 | О себе | Моя работа | Лечение | Библиотека | Дневник | Контакты | ||||||||
 | Синдром дефицита внимания с гиперактивностью (СДВГ): этиология, патогенез, клиника, течение, прогноз, терапия.Доклад подготовлен Экспертной комиссией по СДВГ, утвержденной Президиумом экспертного совета Программы «Фонд Внимание», в следующем составе:
В работе над Докладом приняли активное участие:
Экспертная комиссия при составлении доклада руководствовалась Международной классификацией болезней, травм и причин смерти 10 пересмотра (ВОЗ, 1994; Вариант, адаптированный для применения в РФ, МЗ РФ, 1998), действующим законодательством и подзаконными нормативно-правовыми актами РФ. Работа над докладом производилась с опорой на следующие принципы: полнота — максимальное использование доступной научной информации; достоверность — использование источников информации, которые обладают признаками научной обоснованности (валидностью); объективность — учет всех научно обоснованных взглядов, мнений и гипотез, использование логических, аналитических методов предварительной оценки информации; воспроизводимость результата — возможность любого исследователя прийти к схожим выводам на основе одинаковых исходных данных и аналогичных методов исследования. Доклад составлен на основе анализа литературы, опубликованной в ведущих отечественных и зарубежных научных источниках. Авторы выражают признательность Саверскому А. В., президенту Лиги защитников пациентов, за помощь в работе над Докладом. Оглавление
Краткое изложение материалаСиндром дефицита внимания с гиперактивностью — психическое расстройство, относящееся к категории гиперкинетических расстройств (рубрика F90 по Международной классификации болезней, рубрика 314 по DSM-IV-TR, используемой Американской психиатрической ассоциацией), диагностируемое, преимущественно, у детей, характеризующееся триадой симптомов: нарушением внимания, гиперактивностью, импульсивностью. В отношении этиологии и патогенеза СДВГ нет единого мнения. Выдвигается, по крайней мере, несколько заслуживающих внимания концепций: Нейромедиаторная концепция — подразумевает, что клинические проявления СДВГ обусловлены дисбалансом и нарушениями в функционировании основных медиаторных систем головного мозга (серотониновой, дофаминовой, норадреналиновой). Генетическая концепция — базируется на данных генетических исследований, позволивших установить высокую созависимость между клиническими проявлениями СДВГ и рядом генетических аномалий. Концепция патологических средовых воздействий — опирается на доказанные многочисленными исследованиями связи СДВГ с пренатальными, перинатальными и ранними постнатальными внешними альтерирующими факторами (интоксикации, инфекции, травмы, иммунная патология и др.). Дизонтогенетическая концепция — исходит из предположения, что СДВГ — сложная асинхрония развития, обусловленная множеством внутренних и внешних факторов, приводящая к неспецифическим формам реагирования, ассоциированным с психомоторным уровнем реактивности. Конвергентная концепция — предполагает наличие нескольких несхожих по этиопатогенезу состояний, практически тождественных по клиническим проявлениям и поэтому трудно дифференцируемым в клинической практике. СДВГ характеризуется высокой представленностью в детской популяции — от 2% до 12% (в среднем — 3-7%), чаще встречается у мальчиков, чем у девочек (в среднем в соотношении 3:1), характеризуется клинической триадой симптомов: нарушением внимания, гиперактивностью, импульсивностью. Нарушения внимания проявляются в том, что дети допускают ошибки в школьных (и других) заданиях из-за невнимательности к деталям, нюансам, не доводят до конца начатую работу или игру, не слушают, что им говорят и не могут следовать полученным разъяснениям (но не в силу того, что неспособны их понять), не могут организовать свою работу и избегают заданий, которые требуют внимания, усидчивости, легко забывчивы, рассеяны, теряют нужные им предметы (особенно школьные принадлежности, книги, игрушки), отвлекаются на посторонние стимулы. Гиперактивность проявляется в избыточной подвижности (не могут усидеть на месте, размахивают руками и ногами, вертятся, не сидят в классе и без разрешения ходят во время урока), предпочтении шумных, подвижных игр и неспособности к тихим занятиям, игнорировании ситуативных условий и социальных запретов. Импульсивность проявляется в неспособности дождаться своей очереди в игре или на уроке, многословности, склонности отвечать, не дослушав вопроса, торопливости, непоседливости, которые часто мешают другим. И МКБ-10, и DSM-IV-TR практически одинаково подходят к критериям диагностики СДВГ. СДВГ редко встречается изолированно. СДВГ объективно часто сочетается с оппозиционно-вызывающим расстройством, асоциальными расстройствами поведения, депрессивными состояниями и тревожными расстройствами. Вероятно, около 25% детей с СДВГ (преимущественно мальчики) обнаруживают специфические расстройства школьных навыков. Известно, что проявления СДВГ в большинстве случаев постепенно ослабевают и часто совсем исчезают в подростковом возрасте. Однако к настоящему времени накоплено значительное количество наблюдений, позволяющих утверждать, что не так уж редко симптоматика СДВГ сохраняется у подростков и даже взрослых. К сожалению, до настоящего времени не представляется возможным утверждать, найдены что патогномоничные изменения ЦНС, характеризующие СДВГ. В то же время накоплены весьма интересные факты, которые могут быть положены в основу дальнейших исследований. Всеми исследователями отмечается, что лечение СДВГ носит комплексный, многофакторный характер, и не может сводиться к сугубо фармакологическим или психотерапевтическим мероприятиям. Лечение должно быть своевременным, включать по показаниям медикаментозную терапию, коррекцию плана школьного обучения, педагогические, коррекционные и психотерапевтические занятия, включая поведенческую терапию и работу с семьей в целом. Подобный комплексный подход характерен для отечественных специалистов. Лечение СДВГ включает: Помощь семье ребенка с СДВГ — приемы семейной и поведенческой терапии, обеспечивающие лучшее взаимодействие в семьях детей, страдающих СДВГ. Формирование навыков социального взаимодействия — специальные корректирующие занятия, восполняющие у детей с СДВГ дефицит навыков социального взаимодействия. Коррекцию плана школьного обучения — через особую подачу учебного материала и создание такой атмосферы на уроке, которая максимально повышает возможности успешного обучения детей. Биологическую обратную связь — метод нейротерапии, основанный на аутокоррекции биологических ритмов в ответ на значимые стимулы извне. Фармакологическую терапию — которая назначается по индивидуальным показаниям тогда, когда когнитивные и поведенческие нарушения не могут быть преодолены лишь с помощью методов поведенческой терапии, психолого-педагогической коррекции и психотерапии и включает использование ноотропных препаратов, антидепрессантов, адренергических препаратов, реже — нейролептиков и (исключительно за рубежом) стимуляторов и родственных им препаратов. Сегодня в России идут полномасштабные разработки новых очень перспективных средств для лечения СДВГ. Протокола (отраслевого стандарта) оказания помощи детям с СДВГ в настоящее время, к сожалению, не разработано. Для детей и взрослых с СДВГ характерны нарушения социального функционирования, проявляющиеся в первую очередь на микросоциальном уровне, в рамках ближайшего окружения: в семье, в школе, в среде сверстников, на работе. В России поддержка детей, страдающих психическими расстройствами и нарушениями развития (в т.ч. СДВГ) базируется на принципах приоритета прав ребенка, информированного согласия законных представителей ребенка, соблюдения социальных гарантий, социальной защиты, приоритете воспитания над наказанием, приоритете медико-психологической помощи над наказанием. Следует отметить, что СДВГ является удачной моделью для реализации качественно нового подхода к помощи детям. Это обусловливает комплекс первоочередных мер, направленных на решение проблемы СДВГ в России и основные рекомендации Экспертной комиссии (см. соответствующие разделы доклада). ВведениеСиндром дефицита внимания с гиперактивностью — психическое расстройство, относящееся к категории гиперкинетических расстройств (рубрика F90 по Международной классификации болезней, рубрика 314 по DSM-IV-TR, используемой Американской психиатрической ассоциацией), диагностируемое, преимущественно, у детей, характеризующееся триадой симптомов: нарушением внимания, гиперактивностью, импульсивностью. Распространенность этого психического расстройства в детской популяции составляет по различным оценкам от 2% до 12% (в среднем — 3-7%) (Swanson J. M. et al., 1998; Zametkin A. J. и Ernst M., 1999; American Academy of Pediatrics, 2000), что, даже при наиболее оптимистичном прогнозе соответствует в России (по грубым подсчетам) приблизительно 400 тысячам детей в возрасте до 14 лет. СДВГ существенным образом влияет на качество жизни страдающих им детей, вызывает выраженную социальную дезадаптацию, увеличивает риск травм, случайных отравлений и самоповреждений (DuPaul G. J. et al., 2001; Rowe R. et al., 2004), с СДВГ сопряжены расстройства сна, риски употребления наркотиков, ранней алкоголизации и курения, а также риск развития коморбидных психических расстройств. В то же время этиология и патогенез СДВГ до настоящего времени окончательно не выяснены, как следствие, не существует и достоверных данных о патогенетической терапии этого психического расстройства. В России и за рубежом лечение СДВГ осуществляется в основном с опорой на эмпирические и незначительные по объему экспериментальные данные, особенно это справедливо для психофармакологической терапии. Все это обусловливает необходимость углубленного исследования СДВГ, его этиологии и патогенеза, возрастной динамики, прогноза, методов психотерапии, педагогической коррекции, фармакологического лечения. В России в последние годы государственная политика характеризуется все большей социальной направленностью, что определяет в качестве приоритетных целей заботу государства о здоровье населения, и особенно — детей, качестве образования, долгосрочных перспективах развития нации. Но исключительно трудным и малоперспективным является экстенсивное, не использующее достижений науки и современных технологий, решение стоящих перед обществом задач. Следует отметить, что СДВГ является удачной моделью для реализации качественно нового подхода к помощи детям. Для этого необходимо создание межотраслевого образовательно-медицинского стандарта помощи детям с СДВГ, базирующегося на данных научных исследований и передовом практическом опыте. Цель настоящего доклада: привлечь внимание общественности и государства к проблеме СДВГ, попытаться в сжатой форме изложить современные научные взгляды на эту проблему, взвешенно проанализировать имеющиеся данные, наметить пути для дальнейших исследований и организационных преобразований сил и средств, использующихся для оказания детям, страдающим СДВГ, медицинской и психолого-педагогической, коррекционной помощи. Этиология и патогенез СДВГСиндром дефицита внимания с гиперактивностью (СДВГ) — полиэтиологическое состояние, формирующееся в результате взаимодействия генетических и средовых факторов. Несмотря на систематически осуществляемые научные исследования и обилие научных публикаций в области этиологии и патогенеза СДВГ, невозможно утверждать, что причины и механизм развития СДВГ окончательно раскрыты. В настоящее время исследования этиологии и патогенеза СДВГ ведутся в нескольких перспективных направлениях, собраны интересные научные факты, позволяющие говорить о концепциях формирования СДВГ. Нейромедиаторная концепция.Исследования на животных (Dulawa S. C., et al., 1999; Gainetdinov R. R. и Caron M. G., 2000; Tan S. et al., 2003; Brus R., et al., 2004 и др.), а также имеющиеся данные о механизмах действия применяемых для лечения СДВГ препаратов (Spencer T. et al., 1996; Wernicke J. F. и Kratochvil C. J., 2002; Spencer T., et al. 2002b; Biederman J. и Faraone S., 2005 и др.) свидетельствуют о вовлеченности в патологический процесс всех основных нейромедиаторных систем головного мозга — дофаминовой, серотониновой и норадреналиновой. Однако ни в одном из исследований нет прямых указаний ни на тип и локализацию поврежденных рецепторов, ни на дефекты нейромедиаторов или веществ, осуществляющих их транспортировку. Более того, в научных трудах имеются указания на патологические изменения, регистрируемые в самых различных участках мозга — префронтальных зонах, в области таламуса, стрио-паллидарной системы, проводящих путей (Lou H. C., 1996; Spencer T. J., et al. 2002a; Castellanos, F. X. и Tannock, R., 2002; Denckla M. B., 2003; Biederman J. и Faraone S., 2005 и др.). В ряде указанных работ высказывается гипотеза о возможном избирательном поражении нейронов какого-то одного типа, распределенных по различным церебральным структурам. Генетическая концепция.Семейные, близнецовые и молекулярно-генетические исследования показали высокую значимость генетических факторов в развитии СДВГ. В ряде исследований выявлены очень высокие (например, Thapar A. et al., 1999 приводят данные 75—91%) показатели наследуемости СДВГ. Подобные данные вселяли надежду, что генетическая природа СДВГ будет легко идентифицирована, однако когда Bobb A. J. et al. (2005) протестировали в рамках молекулярно-генетических исследований около 30 генов, в отношении которых предполагалась весомая роль в развитии СДВГ, выяснилось, что их роль значительно переоценена. Поскольку сторонники генетической концепции уверены, что вклад генетических факторов в развитие СДВГ составляет примерно 80%, они продолжают поиск генов, ответственных за формирование синдрома (Biederman, J. и Faraone S.V., 2002). Наиболее перспективным направлением генетических исследований является, вероятно, исследование сиблингов и семей, в которых много детей обнаруживали признаки СДВГ в течение нескольких поколений. На сегодняшний день проведено только три полногеномных исследования методом сиблингов, где оба сиблинга страдают СДВГ, в США (Ogdie M. N., et al., 2003), Голландии (Bakker S. C. et al., 2003) и Германии (Hebebrand J. et al., 2006), и одно исследование семей с высокой концентрацией пациентов с СДВГ в Колумбии (Arcos-Burgos M. et al., 2004). Ни в одном из них не удалось выявить единственного гена, ответственного за формирование СДВГ, напротив, все исследователи выявили по нескольку участков хромосом, предположительно содержащих искомые гены. Ogdie M. N. et al. (2003) обнаружили четыре таких участка (в длинных плечах 5, 16 и 17 хромосом и в коротком плече 6 хромосомы), Bakker S.C., et al. (2003) — три (в длинных плечах 5 и 7 хромосом и в коротком плече 15 хромосомы), Arcos-Burgos M., et al. (2004) — три (в длинном плече 17 и коротких плечах 5 и 11 хромосом). Hebebrand J., et al. (2006) подтвердили возможную локализацию генов, ответственных за развитие СДВГ, в длинном плече 5 хромосомы. Таким образом, именно эта локализация представляется сегодня наиболее вероятной. Неудачи в поиске единственного гена, ответственного за формирование СДВГ, навели исследователей на мысль о полигенном наследовании расстройства (Faraone S.V. et al., 2005; Thapar A. et al., 2005 и др). Bobb A. J. et al. (2005) выявили более 30 генов, роль которых в развитии СДВГ по отдельности невелика, однако в совокупности может оказаться существенной. Сегодня общепризнанным является вклад в развитие СДВГ трех генов, связанных с обменом дофамина: гена DAT1 (SLC6A3), расположенного в коротком плече 5 хромосомы, кодирующего белок, участвующий в обратном захвате дофамина (Heinz A., et al., 2000; Curran S. et al., 2001; Barr C. L., et al., 2001; Maher B. S. et al., 2002; DiMaio S., et al., 2003; Langley K., et al., 2005 и др.) (выявлено несколько его аномальных аллелей); гена DRD4, который располагается на коротком плече 11 хромосомы, кодирующего один из пяти белков — рецепторов дофамина, локализованных преимущественно в лобных отделах мозга (Faraone, S.V. и Biederman J., 1998); Ebstein R.P., et al., 1996; Faraone S.V., et al. 2001; Rowe D.C., et al., 2001; Levitan R. D. et al., 2004 и др. описали несколько вариантов этого гена, характеризующихся синтезом белка-рецептора с пониженным сродством к дофамину и (вероятно, как следствие плейотропного действия) обеспечивающих развитие такой личностной особенности, как «интерес к поиску нового» (Ebstein R.P., et al., 1996); гена DRD5, который расположен на коротком плече 4 хромосомы, кодирующего белок рецептора дофамина 5 типа; Maher B. S. et al., 2002; Lowe N. et al., 2004 выявили его аномальные формы, одна из которых связана с развитием СДВГ. Другие исследователи (например, Adams J. et al., 2004) указывают еще на несколько генов, чья роль в развитии СДВГ может оказаться значительной. Большинство из них кодируют белки, так или иначе участвующие в нейромедиаторном обмене. Несмотря на столь противоречивые данные, большинство исследователей во всем мире сходятся во мнении, что генетические исследования СДВГ являются перспективными. Концепция патологических средовых воздействий.Наряду с генетической предрасположенностью существенная роль в развитии СДВГ традиционно отводится средовым медико-биологическим и социально-психологическим факторам (Брязгунов И. П. и Касатикова Е. В., 2001; Biederman J. и Faraone S.V., 2002; Barkley, R. A. et al., 2004, 2006; Заваденко Н. Н., 2005 и др.). В качестве неблагоприятных пренатальных и перинатальных внешних факторов, способных повлиять на развитие СДВГ, указывают недоношенность, задержку внутриутробного развития, токсикозы и угрозу прерывания беременности на разных сроках, родовые травмы, гипоксию плода, внутриутробные интоксикации и инфекции и др., т.е. по сути, факторы, характеризующиеся выраженным, полиморфным негативным воздействием. В качестве постнатальных воздействий отмечают негативную роль искусственного вскармливания, алиментарной недостаточности, авитаминозов, травм, интоксикаций, особенностей воспитания и др. Все эти факторы носят заведомо неспецифический характер, что наводит на мысль, что СДВГ может являться одной из неспецифических форм реагирования организма на комплекс внутренних и внешних альтерирующих воздействий. Десятки масштабных исследований, проведенных по всему миру за последние годы (Drillen C. M., 1963; Conners C. K., 1980; Shapiro S. K., et al., 1988; McCormick C.M., et al., 1992; Wolraich, M. L., et al., 1995; Milberg S., et al., 1996, 1998; Кучма В. Р. и Платонова А. Г., 1997; Ясюкова Л. А., 1998; Заваденко Н. Н. и др., 1998; Peterson B. S., et al., 2000; Soorani-Lunsing I, et al., 2001; Сиротюк А. Л., 2003; Linnet K. M., et al., 2003; Заваденко Н. Н., 2005; и др.) выявили связь СДВГ с резус-конфликтом, возрастом родителей, аномалиями беременности и родов, недостаточным и избыточным весом при рождении, курением матери, психическими травмами матери в период беременности, приемом некоторых пищевых добавок и другими, самыми различными негативными факторами, что подчеркивает неспецифичность СДВГ, как патологического состояния. Важную роль в развитии и течении СДВГ традиционно отводят социально-психологическим факторам, таким как воспитание и психологический климат в семье, бедность, криминальное окружение, психические расстройства у родителей, включая алкоголизм, воспитание в неполной семье и детских учреждениях и другие (Biederman J., et al., 1995a; 1995b; Кошелева А. Д., Алексеева Л.С., 1997; Заваденко Н. Н., 2005 и др.). Отмечено и обратное: в семьях, где воспитываются дети с СДВГ, ухудшается психологический климат, чаще возникают конфликты, что, в свою очередь, влияет на ребенка. Дизонтогенетическая концепция.Дизонтогенетическая концепция, заложенная, по сути, в работах ученых-эволюционистов (Северцов А. Н., 1912), воспринимавших, вопреки мнению Ч. Дарвина, индивидуальное развитие как часть эволюционного процесса, осуществляющую воздействие на вектор естественного отбора путем адаптационных изменений, прижилась в психиатрии как объяснение нарушений темпа, сроков развития психики ребенка в целом и ее отдельных частей, а также их динамического соотношения в ходе взросления (Ковалев В. В., 1995). В рамках концепции психического дизонтогенеза СДВГ — сложная асинхрония развития (Сухарева Г. Е., 1959, 1973), обусловленная множеством внутренних и внешних факторов, приводящая к неспецифическим формам реагирования, ассоциированным с психомоторным уровнем реактивности (Ушаков Г. К., 1973; Гурьева В. А., 1998). Дизонтогенетическая концепция изначально предполагает полиэтиологическую природу СДВГ и сходных с ним состояний. Она согласуется в полной мере с представлениями об эволюции человека как социально-биологическом явлении, реализующемся на микропопуляционном уровне (Грант В., 1991; Геодакян В. А., 1991, 1993), согласно которым любые аномальные состояния, не препятствующие размножению, являются лишь маргинальными группами в условиях движущего (реже-стабилизирующего) естественного отбора. Конвергентная концепция.Нам не встретилось в литературе аргументов, свидетельствующих о том, что кто-либо из исследователей СДВГ придерживается конвергентной концепции происхождения этого расстройства, что, однако, не исключает самой такой возможности. Этиопатогенетический полиморфизм СДВГ и выделение нескольких клинических форм неминуемо наводит на мысль о том, что исследователи могут иметь дело с несколькими этиопатогенетически неоднородными, однако клинически чрезвычайно схожими состояниями, ошибочно воспринимаемыми как одно полиэтиологическое расстройство. Нетрудно заметить, что предложенное разделение учения об этиологии и патогенезе СДВГ носит несколько искусственный характер. Указанные теории являются органичным дополнением друг друга, по разному преподнося совокупность знаний о природе единого социального и медико-психологического феномена, обозначаемого как СДВГ. Клиническая характеристика СДВГСиндром дефицита внимания с гиперактивностью — психическое расстройство, относящееся к категории гиперкинетических расстройств (рубрика F90 по Международной классификации болезней, рубрика 314 по DSM-IV-TR, используемой Американской психиатрической ассоциацией), диагностируемое, преимущественно, у детей, характеризующееся триадой симптомов: нарушением внимания, гиперактивностью, импульсивностью. Эпидемиология.Многие исследователи считают, что СДВГ — одно из самых частых психических расстройств у детей (Furman L., 2005). В современных эпидемиологических исследованиях, проведенных за рубежом приводятся данные о распространенности СДВГ в детской популяции от 2% до 12% (в среднем — 3-7%) (Swanson J. M. et al., 1998; Zametkin A. J. и Ernst M., 1999; American Academy of Pediatrics, 2000). Столь значительный разброс показателей связан, вероятно, с объемами или иными неучтенными особенностями обследованных групп детей. Известны некоторые причины слишком высоких показателей диагностирования СДВГ в США (Sadock B. J., Sadock V. A., 2001): это диагностика путем анкетирования учителей и родителей, диагностика производимая психологами и врачами общей практики без участия психиатров. Комплексные обследования детей с участием врачей-психиатров и патопсихологов выявляют самые низкие показатели распространенности СДВГ (около 2% детской популяции). Несколько исследований распространенности СДВГ в России показали очень противоречивые результаты: Кучма В. Р. и Платонова А. Г. (1997), обследовав с помощью опросников, разработанных Американской психиатрической ассоциацией (1994), около 1000 школьников 6-8 лет получили распространенность СДВГ на уровне 28,1% для выборки в целом (34,4% для мальчиков и 21,7% для девочек); Заваденко Н. Н. и др. (1999), выявили СДВГ в 7,6% случаев, Брязгунов И. П. и Касатикова Е.В. (2001) — в 7,0% случаев, а Ruchkin V. et al. (2006) — в 6,3%. Если бы выборка детей для исследования составлялась с учетом требований, предъявляемых к социологическим исследованиям (с соответствующим случайным подбором детей с учетом возраста, пола, региона, социального статуса), полученные данные, экстраполированные на генеральную совокупность, были бы иными, однако подобных исследований не проводилось ни в России, ни за рубежом. СДВГ значительно чаще встречается в популяции мальчиков (в среднем в соотношении 3:1 по данным American Academy of Pediatrics, 2000). Ruchkin V. et al. (2006) указывают на сходное соотношение (по их данным в Архангельске среди мальчиков СДВГ распространен в 8,9%, среди девочек — 3,6%). Однако по мере взросления число девушек, обнаруживающих симптомы СДВГ возрастает относительно числа юношей (Biederman, J. et al. (1994) указывает на соотношение 2:1), что можно объяснить как увеличением с возрастом числа девушек, страдающих СДВГ (влияние травм, интоксикаций и т.д.), так и лучшими компенсаторными возможностями в субпопуляции мальчиков, большим вниманием, оказываемым мальчикам специалистами, выявлением СДВГ у девушек после пубертатного криза и другими причинами, которые только предстоит выяснить. Отмечено, что для девочек с СДВГ более типичны нарушения внимания, чем гиперактивность и импульсивность, более типичные для мальчиков, а среди мальчиков с СДВГ чаще, чем у девочек, встречаются коморбидные (сопутствующие) нарушения поведения и аффективные расстройства (Biederman, J. et al., 1994; Barkley, R. A., 2004; Заваденко Н. Н., 2005). Клиническая картина и диагностика СДВГ.СДВГ характеризуется триадой симптомов: нарушением внимания, гиперактивностью, импульсивностью (Попов Ю. В., Вид В. Д., 2000; Заваденко Н. Н., 2005 и др.). Нарушения внимания проявляются в том, что дети допускают ошибки в школьных (и других) заданиях из-за невнимательности к деталям, нюансам, не доводят до конца начатую работу или игру, не слушают, что им говорят и не могут следовать полученным разъяснениям (но не в силу того, что неспособны их понять), не могут организовать свою работу и избегают заданий, которые требуют внимания, усидчивости, легко забывчивы, рассеяны, теряют нужные им предметы (особенно школьные принадлежности, книги, игрушки), отвлекаются на посторонние стимулы. Гиперактивность проявляется в избыточной подвижности (не могут усидеть на месте, размахивают руками и ногами, вертятся, не сидят в классе и без разрешения ходят во время урока), предпочтении шумных, подвижных игр и неспособности к тихим занятиям, игнорировании ситуативных условий и социальных запретов. Импульсивность проявляется в неспособности дождаться своей очереди в игре или на уроке, многословности, склонности отвечать, не дослушав вопроса, торопливости, непоседливости, которые часто мешают другим. И МКБ-10, и DSM-IV-TR практически одинаково подходят к критериям диагностики СДВГ. Следует отметить, что и МКБ и DSM являются не столько клиническими, сколько статистическими, исследовательскими классификациями, поэтому механическое применение их критериев неизбежно ведет к ошибкам в диагностике. Поэтому в России и ряде других стран (Франция, Германия), где клинические и научные психиатрические школы особенно сильны, МКБ используется в адаптированных (национальных) вариантах, приближенных к клиническим реалиям (в России МКБ-10 применяется с 1999 года, адаптированный вариант разработан под редакцией Голланда Б. В., Дмитриевой Т. Б., Казаковцева Б. А.). МКБ-10 не выделяет форм и подтипов СДВГ (гиперкинетического расстройства, F90), DSM-IV-TR выделяет три подтипа СДВГ: с преобладанием дефицита внимания (314.00), с преобладанием гиперактивности и импульсивности (314.01) и смешанный тип. Исходя из критериев МКБ-10 можно сделать вывод, что гиперкинетическое расстройство по МКБ соответствует смешанному типу СДВГ по DSM-IV-TR (критерии МКБ более строги). Согласно исследовательским диагностическим критериям МКБ-10 (ВОЗ, 1994), гиперкинетическое расстройство (F90) диагностируется, если: В различных ситуациях, в течение минимум 6 месяцев, с началом не позднее 7 летнего возраста, при отсутствии расстройств развития (F84.-) или аффективных эпизодов (F30.- F32.-) и тревожных расстройств (F41.-) отмечается не менее шести симптомов невнимательности, трех симптомов гиперактивности и хотя бы один симптом импульсивности. Симптомы невнимательности таковы (цитируются по официальному русскому переводу МКБ-10):
Симптомы гиперактивности таковы (цитируются по официальному русскому переводу МКБ-10):
Симптомы импульсивности таковы (цитируются по официальному русскому переводу МКБ-10):
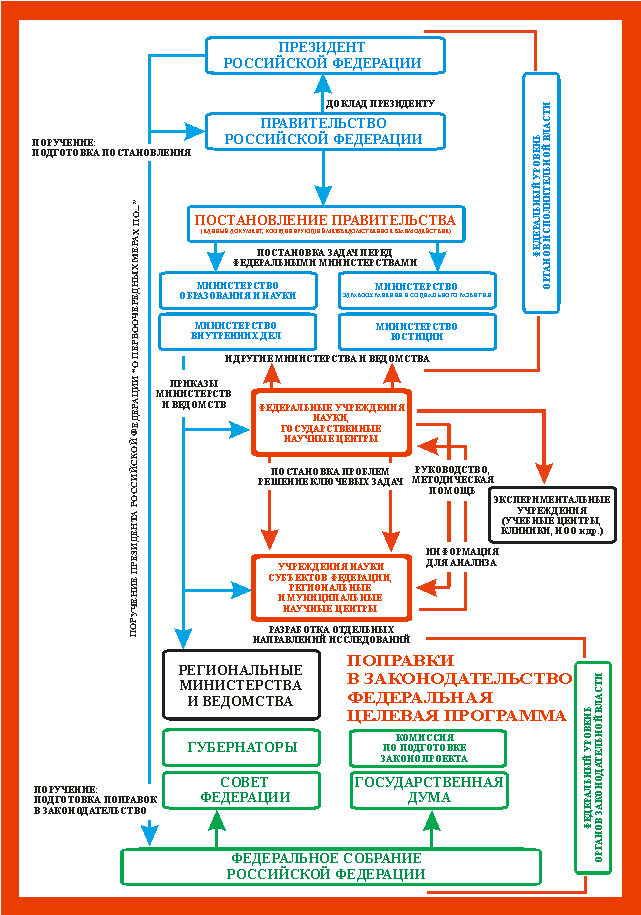
Многие состояния в детской психиатрии могут сопровождаться симптомами, напоминающими СДВГ. Однако эти состояния часто имеют принципиально иную природу, течение, клиническую картину, прогноз и исход, требуют иных подходов к диагностике, лечению, коррекции. Дифференциальную диагностику необходимо проводить с (Заваденко Н. Н. и др., 2006) индивидуальными психологическими особенностями личности, темперамента; тревожными расстройствами; последствиями травм, интоксикаций, нейроинфекций; астеническими состояниями, включая периоды реконвалесценции, эндокринными расстройствами, эпилепсией, рядом наследственных синдромов, например, Ж. де Туретта; расстройствами развития, умственной отсталостью, шизофренией и др. В связи с этим диагностика СДВГ может основываться исключительно на клиническом наблюдении, подтвержденном патопсихологическими данными, анамнестическими сведениями и результатами опроса родителей и педагогов о поведении ребенка. В ходе массовой диагностики (например, диспансеризации) целесообразно привлекать специально подготовленные бригады специалистов (Вострокнутов Н. В., 2006). Коморбидные расстройства.По наблюдениям зарубежных психиатров, СДВГ редко встречается изолированно. Szatmari P. et al. (1989) указывают, что в 44% случаев СДВГ сочетается хотя бы с одним сопутствующим расстройством, а Kadesjo B. и Gillberg C. (2001) настаивают на совсем астрономической цифре в 87%. В любом случае, СДВГ объективно часто сочетается с оппозиционно-вызывающим расстройством (Angold A. et al., 1999), асоциальными расстройствами поведения (Szatmari P. et al., 1989; Angold A. et al., 1999 указывают на 15-30% коморбидность), депрессивными состояниями и тревожными расстройствами (American Psychiatric Association, 1994; American Academy of Pediatrics, 2000 указывают 18% и 25% соответственно). Вероятно, около 25% детей с СДВГ (преимущественно мальчики) обнаруживают специфические расстройства школьных навыков (Seidman L.J. et al., 2001; Biederman J. et al., 2002; Wu K. K. et al., 2002; DuPaul G.J. и Stoner G., 2003). До настоящего времени не установлена строгая причинно-следственная связь между СДВГ и коморбидными ему расстройствами, и, поскольку присутствие коморбидных расстройств существенно влияет на диагностику СДВГ и клиническую тактику при его лечении и коррекции, эта проблема требует серьезного клинического исследования. Возрастная динамика СДВГ.Известно, что проявления СДВГ в большинстве случаев постепенно ослабевают и часто совсем исчезают в подростковом возрасте (Ковалев В. В., 1995), но к настоящему времени накоплено значительное количество наблюдений, позволяющих утверждать, что не так уж редко симптоматика СДВГ сохраняется у подростков и даже взрослых. Ряд исследователей утверждают, что у 50-80% детей, страдающих СДВГ, симптоматика сохраняется и в подростковом возрасте (Spence, T. et al., 1994; Barkley R. A., 2004). Другие отмечают значительную редукцию симптомов СДВГ, но в то же время указывают, что распространенность СДВГ во взрослой популяции колеблется в диапазоне 1-6% (Murphy K. и Barkley R. A., 1996; Халецкая О. В. и Трошин В. М., 1998; Heiligenstein, E. et al., 1998; Kessler R.C. et al., 2006 и др.). Лонгитудинальные исследования показали, что гиперактивность часто ослабевает с возрастом, но нарушения внимания и импульсивность имеют тенденцию персистировать. Как у подростков, так и у взрослых с СДВГ часто встречаются характерные когнитивные нарушения, в первую очередь — нарушения организации, программирования и контроля мышления и деятельности. Сегодня клиницисты и исследователи говорят о необходимости выработки специальных критериев для диагностики СДВГ у взрослых (Kessler R. C. et al., 2006), поскольку критерии МКБ-10 и DSM-IV-TR ориентированы, прежде всего, на детей. С другой стороны, не следует забывать, что во взрослом возрасте симптоматика, напоминающая резидуальные симптомы СДВГ, может характеризовать клиническую картину иных психических расстройств или быть следствием соматической патологии. Нейробиологический субстрат СДВГ.На каждом этапе развития науки у научного сообщества возникает искушение идентифицировать то или иное психическое расстройство, отыскав с помощью все более совершенных методов исследования его органический, объективно регистрируемый субстрат в головном мозге. К сожалению, до настоящего времени не представляется возможным утверждать, что такие патогномоничные изменения ЦНС, характеризующие СДВГ, найдены. В то же время накоплены весьма интересные факты, которые могут быть положены в основу дальнейших исследований. Biederman J. и Faraone S.V. (2002) методом МРТ (магнито-резонансной томографии) выявили различия в размерах хвостатого ядра и мозолистого тела, особенно в области колена и валика, у здоровых детей и детей с СДВГ. Они же (Faraone S.V. и Biederman J., 1998) выявили нарушения характерной для мозга асимметрии у детей с СДВГ. Данные, полученные методом позитронно-эмиссионной томографии (ПЭТ), указывают на снижение метаболической активности (снижение потребления глюкозы) в базальных ганглиях и префронтальной коре и повышение метаболической активности в сенсомоторных областях у детей с СДВГ (Biederman J. и Faraone S.V., 2002). К сожалению, как признают сами исследователи, указанные результаты статистически недостоверны, и поэтому для использования при верификации диагноза непригодны. Давно известно, что в формировании поведения участвуют многие нейромедиаторы, в особенности — дофамин, норадреналин и серотонин. Их роли в генезе различных психических расстройств изучаются и в России, и за рубежом. Т. Б. Дмитриевой, А. З. Дроздовым и Б. М. Коганом (1998) описаны перспективные нейрохимические модели ряда психических расстройств, включая аффективные и поведенческие расстройства, убедительно доказаны изменения концентрации нейромедиаторов при различных психических расстройствах. Сходные феномены отмечаются и при СДВГ (Alexander G.E. et al., 1986; Касатикова Е. В. и др., 2000; Uzbekov M.G. и Misionzhnik E.Y., 2003 и др.). Электроэнцефалографические исследования (ЭЭГ) (Горбачевская Н. Л. и др., 1996, 2003; Скороходова Т. А., 2000; Лохов М. И. и др., 2005; Кропотов Ю. Д., 2005 и др.) выявили у пациентов с СДВГ усиление медленноволновой активности преимущественно в лобных областях головного мозга и более высокую амплитуду и низкую частоту затылочного альфа-ритма (Chabot и Serfontein, 1996; Lazzaro et al., 1998), что является неспецифическим признаком задержки созревания головного мозга. На основании данных, полученных при анализе ЭЭГ, разработан один из методов коррекции СДВГ — метод биологической обратной связи (Lubar, 1991). Вероятно, нейробиологические исследования еще не прошли того критического периода накопления и анализа эмпирических данных, который необходим для осознания структуры и характера активности функциональных систем ЦНС, ответственных за формирование СДВГ (Анохин П. К., 1968). Лечение СДВГСиндром дефицита внимания с гиперактивностью — психическое расстройство, относящееся к категории гиперкинетических расстройств (рубрика F90 по Международной классификации болезней, рубрика 314 по DSM-IV-TR, используемой Американской психиатрической ассоциацией), диагностируемое, преимущественно, у детей, характеризующееся триадой симптомов: нарушением внимания, гиперактивностью, импульсивностью. Учитывая его довольно высокую распространенность, проблема лечения СДВГ давно является объектом пристального внимания отечественных и зарубежных клиницистов (Barkley R.A., 2000; Заваденко Н. Н., 2001, 2005; Брязгунов И. П. и Касатикова Е. В., 2001; Сиротюк А. Л., 2003; Баркли Р. А. и Бентон К. М., 2004; Лаут Г. В. и др., 2005; Brown R. T. et al., 2005 и др.). Подходы к лечению СДВГ описаны во всех фундаментальных руководствах по психиатрии: отечественных «Психиатрии детского возраста» В. В. Ковалева (1995), «Руководстве по психиатрии» под ред. А. С. Тиганова (1999), популярных во всем мире «Оксфордском руководстве по психиатрии» под ред. М. Гельдера, Д. Гэта, Р. Мейо (1999) и в «Руководстве по клинической психиатрии» под ред. Г. Каплана, Б. Дж. Сэдока (2001) и в самых читаемых в мире изданиях «Руководстве врача общей практики» Дж. Мёрта (русское издание 1998) и «Принципах кланической медицины» Т. Р. Харрисона (русские издания 1997 и 2002). Всеми исследователями отмечается, что лечение СДВГ носит комплексный, многофакторный характер, и не может сводиться к сугубо фармакологическим или психотерапевтическим мероприятиям. Лечение должно быть своевременным, включать по показаниям медикаментозную терапию, коррекцию плана школьного обучения, педагогические, коррекционные и психотерапевтические занятия, включая поведенческую терапию и работу с семьей в целом. Подобный комплексный подход характерен для отечественных специалистов (Заваденко Н. Н., 2001). Помощь семье ребенка с СДВГ.Как правило, родители и другие члены семьи ребенка до визита к врачу не осведомлены о том, что СДВГ — психическое расстройство, требующее лечения, а аномальное поведение ребенка не является следствием «неправильного воспитания». Врачу приходится убеждать родителей, что ни ребенок, ни они сами не виноваты в сложившейся ситуации. Поскольку СДВГ — психическое расстройство с длительным течением, родители должны быть знакомы с принципами воспитания детей с СДВГ, и владеть техниками, позволяющим изменять поведение ребенка (Заваденко Н. Н., 2001). Родители обучаются приемам воспитания и коррекции поведения индивидуально или в группах. Существует множество подходов к работе с семьями детей, страдающих СДВГ, многие из которых, по сообщениям исследователей, достаточно эффективны (Рудестам К., 1998; Джиннот Х. Дж., 2001; Николс М., Шварц Р., 2004; Вострокнутов Н. В., 2003, 2004 и др.). Все методы объединены одной целью: сориентировать родителей на сотрудничество с ребенком и сформировать у них необходимые для этого навыки. За рубежом функционирует очень много родительских групп, где занятия проводятся специалистами, и групп взаимопомощи (Taucend M. S., 1994). В России, к сожалению, такие формы работы распространены мало и большинство групп носят экспериментальный характер. Формирование навыков социального взаимодействия.У многих детей с СДВГ развитие навыков социального взаимодействия запаздывает по сравнению со сверстниками. Без специальных корректирующих занятий дефицит навыков социального взаимодействия сохраняется даже тогда, когда полностью восстанавливаются когнитивные функции и академическая успеваемость (Заваденко Н. Н., 2001). В рамках поведенческой терапии (ситуация — способ преодоления) с детьми отрабатываются навыки ожидания своей очереди, игры со сверстниками, реагирования на замечания старших и др. Важным является обучение ребенка самонаблюдению и саморегулированию. Разработка методов поведенческой терапии проводится и российскими психиатрами, например Вострокнутовым Н. В. и Пережогиным Л. О. (2006) разработан комплекс психотерапевтической помощи детям с агрессивным поведением, легко адаптируемый под специфику того или иного детского контингента и доступный для использования при СДВГ. Коррекция плана школьного обучения.Наибольшие трудности дети с СДВГ испытывают в процессе обучения. Это обусловлено самим характером СДВГ, препятствующего усвоению учебного материала и приобретению школьных навыков. В связи с этим учитель и школьный психолог неминуемо становятся одними из специалистов, вовлеченных в оказание помощи детям с СДВГ. В целом методы педагогической коррекции не являются абсолютно специфическими для СДВГ. Они широко используются педагогами в повседневной работе и направлены на эффективную организацию учебного процесса через подачу учебного материала и создание такой атмосферы на уроке, которая максимально повышает возможности успешного обучения детей. Воздействия во время школьного обучения включают: организацию и структурирование в помещении класса, модификацию преподавания, воздействие через одноклассников, приемы символической «школьной экономики» (Заваденко Н. Н., 2005). При необходимости решается вопрос о переводе ученика с СДВГ на индивидуальное обучение. Биологическая обратная связь.Одним из методов немедикаментозного лечения СДВГ является терапия, основанная на принципе биологической обратной связи (БОС). Техника БОС при лечении СДВГ используется уже более 30 лет, с тех пор, как Lubar J. и Shouse M. N. (1976) впервые предложили модификацию сенсомоторного ритма бета1-ритма при рамках нейротерапии СДВГ. К достоинствам использования данного метода относится активное участие в лечении самого ребенка. В результате ЭЭГ-тренинга, ведущего к нормализации центральных механизмов регуляции, восстановлению метаболических и нейромедиаторных функций, в мозге формируется новая функциональная система, обладающая собственным эндогенным механизмом устойчивости (Штарк М. Б., 2004). Современные подходы к терапии СДВГ методом БОС включает несколько этапов: тестовый, диагностический, лечебный и реабилитационный (Штарк М. Б., 2004). На тестовом этапе используются мультимедийные анимированные игровые сюжеты (Джафарова О. А. и др., 2002a), сопровождающиеся регистрацией и формированием навыков управления параметрами электрической активности мозга или других физиологических характеристик (кожная температура, частота сердечных сокращений, параметры дыхания). На диагностическом этапе, который базируется на количественной ЭЭГ, использующей пошаговую дипольную локализацию, альфа-сегментный анализ, электромагнитную томографию низкого разрешения, вычисляются значимые для диагностики соотношения ЭЭГ-ритмов (Monastra V. J. et al., 2002; Джафарова О. А. и др., 2002b; Штарк М. Б., 2004 и др.). На третьем этапе — собственно нейроуправления — ребенка, страдающего СДВГ, обучают аутокоррекции мозговой активности с помощью приспособительной адаптивной обратной связи, управляемым параметром которой выступают определенные визуализированные характеристики ЭЭГ (Lubar J. и Shouse M., 1976; Lubar J. O. и Lubar J. F., 1984; Джафарова О. А. и др., 2002b; Штарк М. Б., 2004; Кропотов Ю. Д., 2005). Предложено 6 основных стратегий нейробиоуправления при лечении СДВГ: активирующий сенсомоторный ритм (SMR) тренинг, активирующий бета-1 тренинг, возбуждение SMR/торможение тета-ритма; возбуждение SMR/торможение бета-2-ритма; торможение тета-ритма/возбуждение бета-1-ритма; возбуждение бета-1-ритма/торможение или сохранение остального спектра ЭЭГ (Monastra V.J. et al., 2005). Тем не менее, основные терапевтически эффективные варианты нейробиоуправления сегодня исчерпываются подавлением тета-ритма/активацией бета1- ритма (Любар Д. Ф., 1998; Джафарова О. А. и др., 2002b; Штарк М. Б., 2004; Кропотов Ю. Д., 2005; Гребнева О. Л. и др., 2005). На последнем этапе закрепляются полученные навыки. В России работы в области нейротерапии СДВГ ведутся в Институте молекулярной биологии и биофизики СО РАМН и в Институте мозга человека РАН. Ряд исследователей указывает на сопоставимые с фармакотерапией по эффективности результаты нейротерапии и длительный эффект от применения БОС (Rossiter T. R., 2004; Beauregard M. и Levesque J., 2006). Фармакологическая терапия.Исходя из представлений об СДВГ, как психическом расстройстве, имеющем свой органический или метаболически-функциональный субстрат в головном мозге, следует логически предположить, что основой лечения СДВГ будет являться фармакотерапия. Однако в силу неизвестности основных звеньев патогенеза СДВГ и при отсутствии в России (и за рубежом) полноценных масштабных клинических сравнительных испытаний лекарственных препаратов, можно говорить исключительно об эмпирическом опыте лечения СДВГ, подкрепленном, в ряде случаев, отдельными клиническими исследованиями. Протокола (отраслевого стандарта) оказания помощи детям с СДВГ в настоящее время, к сожалению, не разработано. Прежде, чем кратко изложить подходы к фармакологической терапии СДВГ, следует отметить: фармакотерапия — важная, но не единственная часть комплексного лечения; она назначается по индивидуальным показаниям тогда, когда когнитивные и поведенческие нарушения не могут быть преодолены лишь с помощью методов поведенческой терапии, психолого-педагогической коррекции и психотерапии (Заваденко Н. Н., 2005); лечение должно носить по возможности в большей степени патогенетический, чем паллиативный характер. Ниже мы коротко остановимся на основных фармакологических группах препаратов, используемых при лечении СДВГ. Ноотропы (препараты нейрометаболического действия).Отечественными и зарубежными специалистами при лечении СДВГ традиционно используются препараты ноотропного ряда (Заваденко Н. Н. и др., 1999, 2000, 2002, 2006; Сухотина Н. К. и др., 2004; Чутко Л. С. и др., 2004 и многие другие). С 1972 года, с тех пор, как К. Гиургиа обнаружил у пирацетама способность воздействовать на клетки коры головного мозга, неизменно открываются все новые их свойства и механизмы действия, создаются новые препараты. По данным Нисс А. И. (1984) ноотропам свойственны психостимулирующее действие, антиастеническое действие, седативное (транквилизирующее) действие, антидепрессивное действие, противоэпилептическая активность, ноотропная и мнемотропная активность, адаптогенные, вазовегетативные и антипаркинсонические свойства. Известно, что эти свойства по разному выражены у разных препаратов: наибольшее психостимулирующее действие присуще бемитилу и энцефоболу, ноотропное — пирацетаму, транквилизирующее — фенибуту, вегетостабилизирующее — аминалону и церебролизину (Мосолов С. Н., 1996). Ноотропы обладают выраженными нейрометаболическими и антигипоксическими эффектами, что делает их применение при СДВГ наиболее патогенетически обоснованным. По данным Заваденко Н. Н. и др. (2006) на фоне лечения инстеноном существенное улучшение состояния было достигнуто у 71% детей с СДВГ, церебролизином — у 67%, семаксом — у 50%, пирацетамом — у 48%, фенибутом — у 50% детей. По данным Заваденко Н. Н. и др. (2000) наиболее эффективны при лечении СДВГ инстенон и церебролизин. Установлена отчетливая связь между ранним началом лечения и выраженностью эффекта ноотропов (Заваденко Н. Н. и др., 2000, 2006), что хорошо согласуется с представлениями о том, что ноотропы усиливают темп восстановительных процессов, протекающих в мозге у детей, подвергшихся действию пренатальных и ранних постнатальных вредных факторов. Дополнительным плюсом ноотропов является практически полное отсутствие противопоказаний (за исключением тяжелых почечной, печеночной недостаточности и болезней обмена) и серьезных побочных эффектов. Следует отметить, что до настоящего времени практически не исследованы по международным стандартам эмпирически найденные и считающиеся среди врачей очень удачными сочетания ноотропов с дегидратирующей терапией, финлепсином и друг с другом (ангиопротекторы — винпоцетин, инстенон + общие метаболики — витамины группы В, токоферол + нейрометаболики — энцефобол, церебролизин + ГАМК-ергические препараты — пирацетам, фенибут, аминалон). Это следует учесть при разработке протокола лечения. Антидепрессанты.В лечении СДВГ применяются трициклические антидепрессанты — амитриптилин, дезипрамин, имипрамин, кломипрамин, нортиптилин (Brown R. T., et al., 2005). Вероятно, действие трициклических антидепрессантов и бупропиона (Wilens T., Haight B. R., Horrigan J. P., et al., 2005) обусловливается их влиянием на норадренергичеcкую и дофаминергическую системы мозга, поскольку, как показали испытания, антидепрессанты — селективные ингибиторы обратного захвата серотонина (флуоксетин, серталин, циталопрам) не оказывают при СДВГ положительного эффекта (что не исключает их применения при лечении коморбидных расстройств — Wilens T., Haight B.R., Horrigan J. P., et al., 2005). Biederman J. и Faraone S. (2005) указывают на сравнительно высокую эффективность дезипрамина. Для антидепрессантов, в частности — амитриптилина, характерными являются многочисленные побочные эффекты, такие как сонливость, слабость, нарушения ориентировки, психозы, галлюцинации, экстрапирамидные расстройства, запоры вплоть до паралитической кишечной непроходимости, расстройства аккомодации, нарушения сердечного ритма, гепопоэтические нарушения, аллергия и др. (Регистр Лекарственных Средств России, 1999 — с. 167). Адренергические препараты.Альфа2-адренергические стимуляторы клонидин (клофелин) и гуанфацин (эстулик), ингибирующие высвобождение норадреналина, и используемые при лечении артериальной гипертонии, в некоторых случаях назначаются в качестве симптоматических средств для купирования выраженных явлений гиперактивности, бессонницы и сопутствующей агрессивности у детей с СДВГ, но эти препараты не обладают положительным действием на нарушения внимания (Biederman J. и Faraone S., 2005). Известно положительное действие клонидина при отказе от курения (Пятницкая И. Н., 1994 и др.). Спектр побочных действий клофелина и гуанфацина весьма широк: от слабости и сонливости до запоров и коллапсов (Клюев М. А., 1991). Кроме того, клофелину свойственен синдром отмены (Машковский М. Д., 1993). Нейролептики и соли лития.В зарубежных руководствах указывается на применение нейролептиков и солей лития для терапии агрессии и эпизодов возбуждения при СДВГ (Bazire S., 1997; Sadock B. J., Sadock V. A., 2001). Того же мнения придерживаются и отечественные исследователи (Ковалев В. В., 1995). В ряде случаев рекомендуют использовать нейролептики мягкого седативного действия с активирующим компонентом (сонапакс) в сочетании с ноотропами (Тиганов А. С., 1999). Стимуляторы.В США, Канаде, Израиле и ряде западноевропейских стран для терапии СДВГ используют стимуляторы ЦНС (Bazire S., 1997; Попов Ю. В., Вид В. Д., 2000; Sadock B. J., Sadock V. A., 2001; Brown, R. T., et al., 2005 и др.). Обычно рекомендуются метилфенидат (риталин) и декстроамфетамин (декседрин), относящиеся к группе амфетаминов. Многие исследователи отмечали, что стимуляторы, в том числе и амфетамины, улучшают способности к концентрации внимания, усвоению информации, снижают агрессивность (Pelham W. E., Bender M.E., 1982; Abikoff H., Gittelman R., 1985; Douglas V.I., 1986; и др.). Опыт применения стимуляторов накапливается еще с конца XIX века. Как отмечает И. Н. Пятницкая (1994) «стимуляторы...сходны с катехоламиновыми медиаторами...поэтому не случаен широкий диапазон их эффективности...они оказались высокоэффективными для лечения алкоголизма и морфинизма...но такая эффективность — показатель собственной наркогенности». Механизм действия стимуляторов до сих пор полностью не изучен (Fone K. C. и Nutt D. J., 2005). Хотя некоторые авторы указывают на эффективность и безопасность метилфенидата и декстроамфетамина (Brown R. T. et al., 2005), большинство исследований, проведенных в США, основаны на изучении 10-12 клинических случаев (Kent J. A. et al., 1995) и поэтому их трудно признать достоверными. В свою очередь в большинстве стран (в том числе и в России) амфетамины, и в частности, риталин, запрещены из-за своей высокой наркогенности (Постановлениями Правительства Российской Федерации № 51 от 06.02.2004, № 648 от 17.11.2004). По данным отечественных и зарубежных исследований (Пятницкая И. Н., 1986; Лапицкий М. А. и др., 1987; Gawin T. et al., 1988 и др.) уже через несколько месяцев применения амфетаминов суточная толерантность достигает очень высокого уровня, дозы амфетамина вырастают до 1 грамма, прием препарата осуществляется ежечасно. Применение системы длительного высвобождения активного вещества (Concerta), якобы снижающее риск немедицинского использования препаратов, изучено недостаточно. Кроме высокого риска формирования зависимости амфетамины обладают широким спектром побочных эффектов: вызывают расстройства сна, снижение аппетита, нарушения сердечного ритма, тики, боль в животе, замедление роста и развития детей (Mattes J. A., Gittelman R. 1983; Taylor E. A., 1986). Во взглядах зарубежных исследователей на применение амфетаминов отмечается определенная эволюция: если в работах 70-х годов многие исследователи, в частности, Barcley R. A. (1977), указывали на применение доз метилфенидата в максимальных дозах не более 10 мг. в сутки, при которых отмечался полный спектр побочных эффектов и лишь кратковременное улучшение состояния (цит. по Оксфордскому руководству по психиатрии, 1999), то сегодня побочные эффекты почему-то отрицаются, рекомендуемые дозы составляют 0,6 мг/кг и более (т.е. 25-30 мг. и более в сутки)( Gadow K.D., et al., 1990) и отрицается даже способность амфетаминов вызывать эйфорию и сама потенциальная угроза формирования зависимости (Fone K. C. и Nutt D. J., 2005), что совершенно не согласуется с общепринятой мировой научной практикой. Подобный внезапно возникший односторонний подход к проблеме стимуляторов ставит под сомнение объективность проводившихся в США исследований этих препаратов. В качестве альтернативы амфетаминам в последние годы в США рассматривается малоизученный пока препарат модафинил (провигил), который является стимулятором, но, якобы, не вызывает привыкания и может использоваться в достаточно высоких дозах (300 мг. в сутки, однократно)( Biederman J. и Faraone S., 2005), и атомоксетин (страттера). Атомоксетин (Страттера).Атомоксетина гидрохлорид (Страттера, производится Эли Лилли) — блокатор обратного захвата норадреналина. Атомоксетин зарегистрирован в России (2005) и проходил испытания. Wilens T. E. et al. (2001) и др. оценили препарат как перспективное средство для терапии СДВГ, поскольку при исследованиях на животных был установлен факт увеличения содержания дофамина и норадреналина в префронтальной коре под влиянием подавления обратного захвата норадреналина (Plizska S. R. et al., 1996; Bymaster F. P. et al., 2002; Weiss M. et al., 2005; Hazell Ph. et al., 2006 и др.), что обеспечивает нормализацию нейрофизиологических процессов, осуществляющих функции внимания и памяти, и как следствие — редукцию симптомов СДВГ. По данным Weiss M. et al. (2005) и Hazell Ph. et al. (2006) атомоксетин особенно эффективен в случаях сочетаний СДВГ с деструктивным поведением, тревожными расстройствами, тиками, энурезом. По данным Kratochvil C. et al. (2002), Spencer T. et al. (2002b) и Stahl S. M. (2003) атомоксетин не уступает по эффективности метилфенидату, но не вызывает формирования зависимости, нарушений сна (Newcorn et al, 2003). Michelson D. et al., 2001; Spencer T. et al., 2002b; Kelsey D. et al., 2003; Allen A. J. et al., 2003 и др. оценили препарат как весьма эффективный и безопасный, однако «в связи с выявлением серьезных побочных эффектов, в том числе способности вызывать склонность к самоубийству, не соответствующих сведениям инструкции по медицинскому применению» в мае 2006 Росздравнадзор РФ приостановил регистрацию препарата в России. Препараты других групп.В качестве альтернативных симптоматических средств лечения СДВГ применяются пищевые добавки (Омеганол, Йодомарин), аминокислоты и т.н. «гомеопатические препараты» (Неврохель и др.). По данным одного из исследований (Роговицина О. Р., Левитина Е. В., 2005) назначение магния в составе витаминно-минеральных комплексов также оказывало положительный эффект. Перспективными средствами для лечения СДВГ могут стать ладастен (бромантан) (ингибитор обратного захвата и стимулятор высвобождения дофамина и норадреналина) и другие отечественные препараты, которые в настоящее время находятся на разных стадиях преклинического и клинического изучения у взрослых и обладают доказанной способностью улучшать мнестические и моторные функции, имеют незначительные побочные эффекты и не вызывают лекарственной зависимости (ноопепт, семакс, фенотропил, тенотен, нооглютил). Создание отечественных медикаментозных средств лечения СДВГ, превосходящих по эффективности зарубежные препараты и лишенных их недостатков, обеспечит существенный прорыв в лечении СДВГ не только в нашей стране, но и в мире. Социальное значение СДВГДля детей и взрослых с СДВГ характерны нарушения социального функционирования, проявляющиеся в первую очередь на микросоциальном уровне, в рамках ближайшего окружения: в семье, в школе, в среде сверстников, на работе. Проблемы в семье.Семьи детей с CДВГ требуют активного участия со стороны специалистов, занимающихся семейной и поведенческой терапией. Присутствие в семье гиперактивного ребенка, особенно, если он не получает лечения, приводит к семейным конфликтам, пограничным психическим расстройствам у родителей и других детей в семье, что формирует своего рода «порочный круг» и, в свою очередь, негативно сказывается на состоянии ребенка с СДВГ. Barkley R. A. (2000) установил, что в семьях, где воспитываются дети с СДВГ значительно выше число разводов, семейных конфликтов, случаев жестокого обращения с детьми. Аналогичные данные приводит Н. К. Асанова (1997). Проблемы в детском коллективе.Многие дети и подростки с СДВГ с трудом удерживаются в рамках организованных детских коллективов, испытывают трудности с обучением в школе (Кучма В. Р. и Платонова А. Г., 1997; Заваденко Н. Н., 2005 и др.), отвергаются сверстниками и становятся участниками асоциальных и криминальных молодежных групп (Вострокнутов Н. В., 2004; Пережогин Л. О., 2005 и др.). Несмотря на то, что эти дети хорошо осведомлены о правилах социального поведения, не отличаются оппозиционно-вызывающими поступками, им трудно применять свои знания социальных правил, а будучи отвергнуты, они стремятся привлекать к себе внимание, демонстрируют высокую, но непродуктивную поведенческую активность. Недостатки формирования первичных школьных навыков могут проявиться уже в дошкольном возрасте (Mariani M. A. и Barkley R. A., 1997), что позволяет говорить о ранней профилактике школьной дезадаптации у таких детей (Шалимов В. Ф., 2006). За рубежом отмечена печальная закономерность: дети с СДВГ на два года раньше, чем их сверстники, прекращают занятия в школе, поэтому для них создаются специализированные учебные центры (Mannuzza S. et al. 1993; DuPaul G.J. и Stoner G., 2003). Проблемы в социуме.По мере взросления у детей и подростков с СДВГ происходит редукция типичной симптоматики, характеризующейся импульсивностью, повышенной моторной активностью, невнимательностью (Ковалев В. В., 1995), однако нередко на ее месте возникает личностная и эмоционально-волевая патология, ведущая к нарушению социально-психологического функционирования (Mannuzza S. et al., 1993; Murphy K. и Barkley R. A., 1996; DuPaul G. J. и Stoner G., 2003; Barkley R. A., 2004; Kessler R. C. et al., 2006; Foreman D. M., 2006 и др.). Даже во взрослом периоде могут сохраняться неспособность сосредоточиться и удерживать активное избирательное внимание, отвлекаемость на внешние раздражители, слабая саморегуляция поведения в трудных ситуациях, в условиях низкой мотивации или длительной монотонной деятельности. С возрастом проявления импульсивности способны трансформироваться в различные формы девиантного поведения (Mannuzza S., et al., 1993; Murphy K. и Barkley R. A., 1996; Foreman D. M., 2006 и др.). Таким образом следует уделить самое пристальное внимание профилактике СДВГ и часто сопутствующих ему форм девиантного, в том числе — противоправного поведения у детей и подростков (Пережогин Л. О., 2005, 2006), уделяя пристальное внимание предотвращению семейной и школьной депривации детей с СДВГ (Девятова О. Е., 2004). Правовые аспекты СДВГ.Российская Федерация как правовое, социальное государство, ориентирована в своей внешней и внутренней политики на соблюдение неотъемлемых прав личности, человека и гражданина, и их правовую и иную защиту. Россия как суверенное государство, участвует во всех международных соглашениях, регламентирующих принципы реализации прав человека, и в частности, ребенка. Россией ратифицированы (или соблюдаются на основании ратифицирующих актов СССР) Декларация прав ребенка (1959), Конвенция «О правах ребенка» (1989), Европейская конвенция о защите прав детей (1996) и другие основополагающие международные договоры. Во исполнение своих международных обязательств РФ включила нормы, гарантирующие осуществление и защиту прав детей в свою Конституцию (ст. ст. 21, 38, 41 и др.), Кодифицированные нормативно-правовые акты (Семейный Кодекс, ст. ст. 77, 123; КоАП, ст. ст. 5.35, 23.2; Уголовный кодекс ст. ст. 20, 88, 90, 92; УПК ст. ст. 48, 105, 280, 426, 428, 431 и др.), Федеральные законы № 120 ФЗ «Об основах профилактики безнадзорности...», № 124 ФЗ «Об основных гарантиях прав ребенка», № 3266-1 «Об образовании», № 3185-1 «О психиатрической помощи и гарантиях прав граждан...», в Основы законодательства РФ об охране здоровья граждан (ст. ст. 24, 30, 32) и другие нормативно-правовые акты. В России поддержка детей, страдающих психическими расстройствами и нарушениями развития (в т.ч. СДВГ) базируется на принципах приоритета прав ребенка, информированного согласия законных представителей ребенка, соблюдения социальных гарантий, социальной защиты, приоритете воспитания над наказанием, приоритете медико-психологической помощи над наказанием (Дмитриева Т. Б., 2006). Следует отметить, что СДВГ является удачной моделью для реализации качественно нового подхода к помощи детям. Для этого необходимо создание межотраслевого образовательно-медицинского стандарта помощи детям с СДВГ. Это обусловливает комплекс первоочередных мер, направленных на решение проблемы СДВГ в России. Первоочередные меры по решению проблемы СДВГ в России.Основным звеном в решении проблемы СДВГ в России могут и должны выступать федеральные учреждения науки, прежде всего — государственные научные центры (далее — ГНЦ), которые обладают лучшими кадрами, методическим и научным потенциалом. На первом этапе в рамках ГНЦ федерального подчинения выполняется подготовительная работа: формулируются основные направления исследований, ключевые проблемы, решение которых обеспечит существенное продвижение к решению проблемы СДВГ в целом, обеспечивается информирование государственных органов исполнительной власти федерального уровня (министерств, федеральных агентств). Создается методическое обеспечение для решения частных сегментарных, по большей степени — прикладных — задач, которые могут быть выполнены силами малых коллективов и научными учреждениями уровня субъектов федерации. Подготавливается методическое и методологическое обеспечение для работы экспериментальных учреждений, реализующих программы работы по проблеме СДВГ, учебных центров, некоммерческих организаций и т.д. (см. схему). На втором этапе через ключевые министерства подготавливается обзор проблемы и подробный доклад по проблеме (с учетом накопленных данных и настоящего доклада). Сведения передаются в Правительство РФ, доводятся до сведения Президента РФ. Президент РФ поручает Правительству подготовку соответствующего постановления, органам законодательной власти — анализ законодательства и подготовку пакета поправок в действующие законы и кодифицированные нормативные акты («О психиатрической помощи...», «Об образовании...», «О профилактике беспризорности...», Семейный Кодекс РФ и др.), для чего в Государственной Думе создается профильная комиссия (см. схему). На третьем этапе Постановлением Правительства — документом, координирующим межведомственное взаимодействие — ставятся задачи перед министерствами, ФА, иными ведомствами федерального уровня исполнительной власти. В соответствии с указанным постановлением министерства и ведомства издают приказы, направленные подчиненным им профильным учреждениям, работающим над решением проблемы. В то же время в ГД готовятся поправки в законодательство, подготавливается проект ФЦП (Федеральной Целевой программы) (см. схему). На четвертом этапе осуществляется комплексное решение проблемы в масштабах страны с учетом выполненных на первом этапе подготовительных работ и осуществленных изменений в законодательстве. Ведущую роль выполняют профильные ГНЦ федерального подчинения, работающие в контакте с учреждениями уровня субъектов федерации (республиканские, краевые, областные центры) и созданными экспериментальными учреждениями.
РекомендацииЭкспертная комиссия, изучив материалы по проблеме СДВГ, приходит к выводу, что СДВГ — достаточно широко распространенное психическое расстройство, наблюдающееся преимущественно у детей, характеризующееся нарушением внимания, гиперактивностью, импульсивностью, что существенным образом влияет на качество жизни страдающих им детей, вызывает выраженную социальную дезадаптацию, повышает риск развития коморбидных психических расстройств, включая расстройства группы социального риска. В то же время этиология и патогенез СДВГ до настоящего времени окончательно не выяснены, как следствие, не существует и достоверных данных о патогенетической терапии этого психического расстройства. В России и за рубежом лечение СДВГ осуществляется в основном с опорой на эмпирические и незначительные по объему экспериментальные данные, особенно это справедливо для психофармакологической терапии. Все это обусловливает необходимость углубленного исследования СДВГ, его этиологии и патогенеза, возрастной динамики, прогноза, методов психотерапии, педагогической коррекции, фармакологического лечения. В России ситуация усугубляется еще и тем, что относительно подходов к диагностике, коррекции и лечению СДВГ имеется межведомственная и междисциплинарная несогласованность, а кроме того, до настоящего времени не проводилось масштабных сравнительных исследований эффективности и безопасности методов и лекарственных препаратов, используемых для терапии СДВГ, и до настоящего времени не создано протокола (отраслевого стандарта) оказания помощи детям с СДВГ. Экспертная комиссия считает необходимым рекомендовать осуществление следующих первоочередных мер:
Как подчеркивается в резолюции конференции «Синдром дефицита внимания и гиперактивности (СДВГ)», впервые проведенной в России в рамках Международного форума «Охрана здоровья детей в России» в апреле 2006 года, решение перечисленных задач «следует считать приоритетным направлением совместной работы медиков, психологов, педагогов, юристов и социальных работников, а также Российской академии медицинских наук, Российской академии образования, Министерства здравоохранения и социального развития РФ, Министерства образования и науки РФ, Министерства юстиции РФ, Министерство обороны РФ, органов управления субъектов РФ». Наша общая цель состоит в том, чтобы помочь детям с СДВГ, большинство из которых умны, добры и талантливы, перейти из категории потенциальных социальных неудачников и изгоев в круг полноценных членов общества, способных внести в будущем значительный вклад в российскую экономику, науку, культуру и государственное строительство. Литература
|